発信専用番号
TEL:078-579-1907/078-579-5250/078-576-5250

疾患・症状説明DISEASE
胃がん(外科)
胃がん
胃がんは、進行度により腫瘍や転移の広がり、予後に大きな差があり、正確な診断に基づいた、治療方針の決定が必要です。当院では、放射線科、消化器内科などとの緊密な連絡により、レベルの高い診断に基づいて、内視鏡的治療から抗がん剤と手術を併用する集学的治療まで、様々な治療を行っています。手術の対象となるがんでも、低侵襲といわれている腹腔鏡下手術から大動脈周囲のリンパ節郭清を伴う拡大手術まで患者さん一人一人にきめ細かい配慮をして、最善の治療を目指しています。さらに抗がん剤を用いた化学療法、抗がん剤と手術を併用する集学的治療や在宅治療まで、様々な治療を行っています。
当院の各医師は豊富な治療経験を有しており、また最新の技術を駆使して、放射線科、消化器内科など各専門家との緊密な連絡により、レベルの高い診断に基づいて、高度専門医療を提供しています。
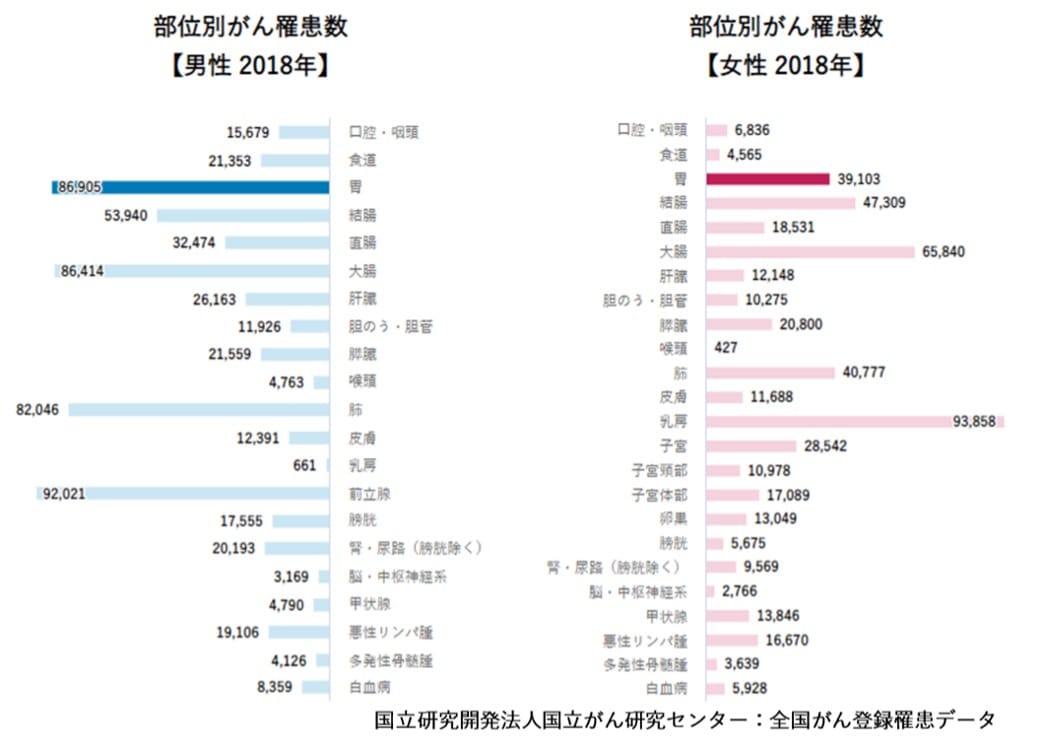
胃がんは2018年の統計では、男性で罹患者数第2位 (86,905人)、女性で第5位 (39,103人)とわが国でも罹患率の高い疾患です。
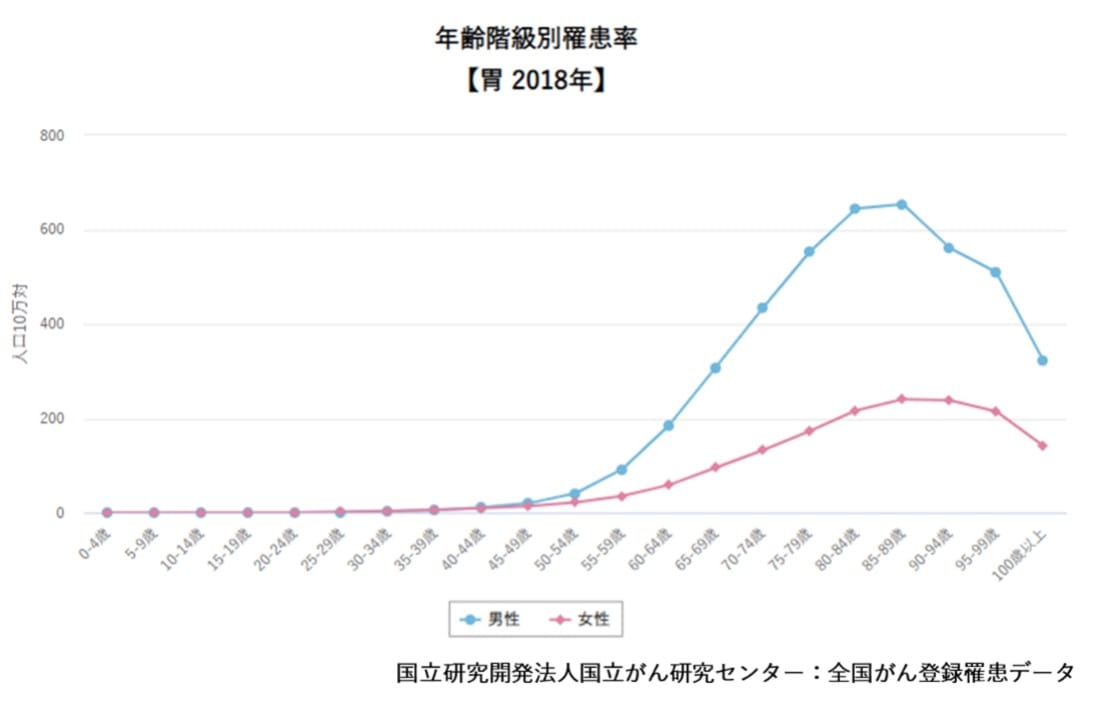
年齢階級別に見ると、男女ともに40代後半から罹患率が上昇し、80代が最も罹患率が高くなっています。

胃がんの死亡数は男性で第2位 (28,043人)、女性で第5位 (14,888人)となっており、罹患率の高さに比例して死亡数も多い疾患の一つです。
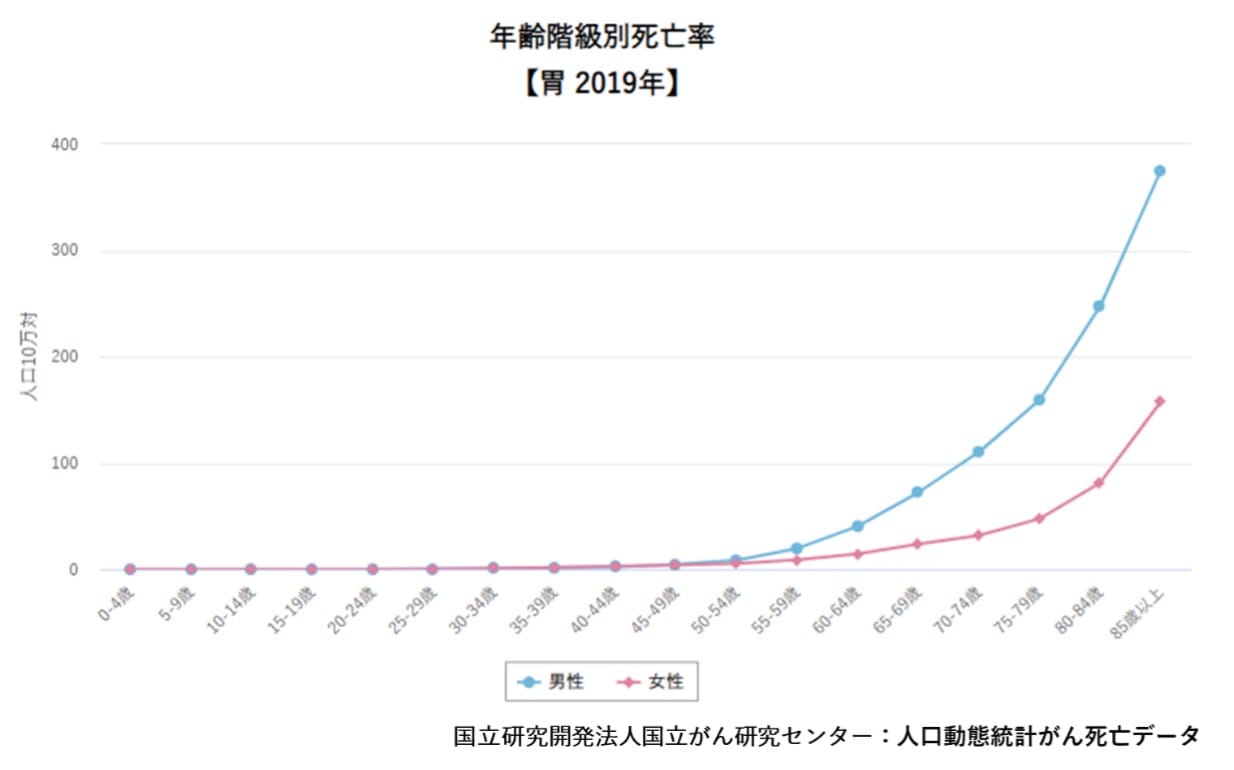
年齢階級別死亡率では50代から増加しはじめ、年齢が高くなるにつれて増加します。
図1 胃の解剖
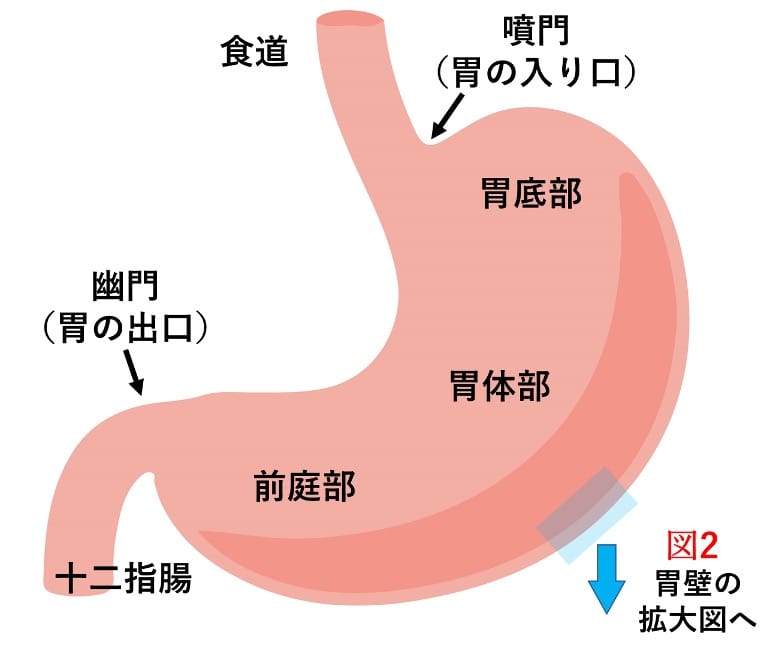
胃は食道の次にある消化管で、胃液を分泌し食物の消化と輸送を担います。胃の入り口を噴門(ふんもん)といい、出口を幽門(ゆうもん)といいます。胃液と混じった食物は胃の蠕動の働きで十二指腸へと送られます。
図2 胃壁の拡大図と胃がんの進展
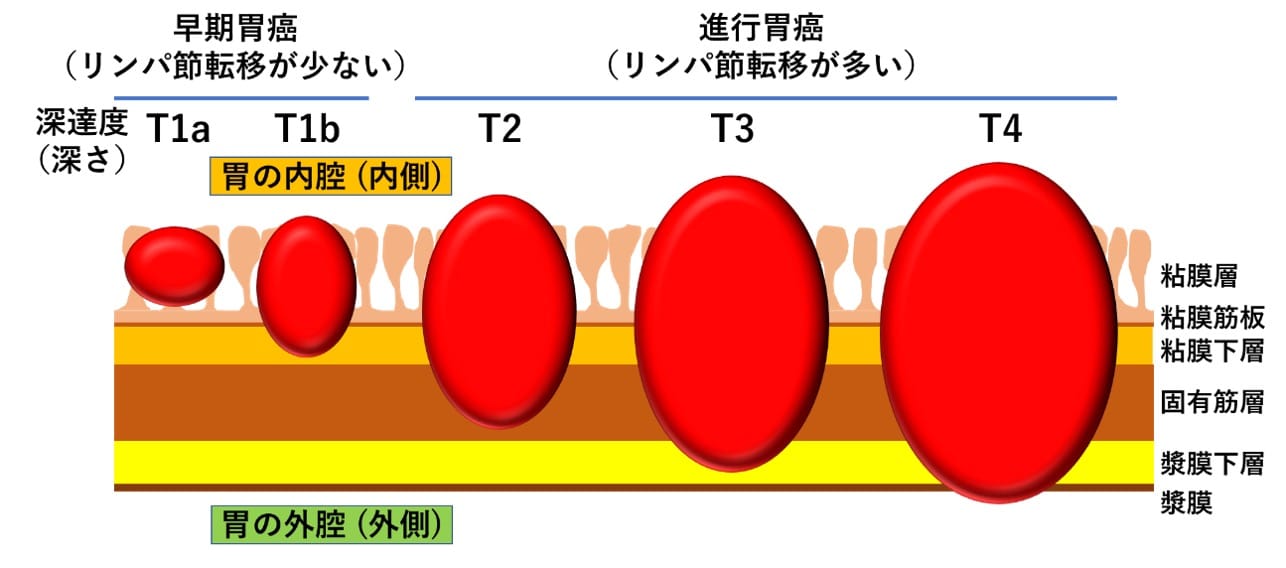
胃壁(いへき)は図2の右側に書いてあるように5層構造となっており、内側から粘膜層(ねんまくそう)、粘膜筋板(ねんまくきんばん)、粘膜下層(ねんまくかそう)、固有筋層(こゆうきんそう)、漿膜下層(しょうまくかそう)、漿膜(しょうまく)に分かれます。一番内側の粘膜層は粘膜を構成する腺細胞(せんさいぼう)が存在する層で、胃腺を形成し消化液を分泌して食物を消化する働きを持っています。胃がんはこの一番内側の粘膜層から発生します。腺細胞に何らかの原因で遺伝子異常が蓄積し、がん化すると考えられており、腺細胞ががん化するので腺がん(せんがん)と言われます。
一旦発生したがん細胞は無限の増殖を繰り返しますが、目に見える大きさ(胃カメラなどで肉眼的に捉えられる大きさ)になるまで早くても10年はかかると考えられています。粘膜から発生したがん細胞は、増殖しながら横方向にも広がりますが、縦方向(胃壁の外側に向かう方向)にも広がります。これを浸潤(しんじゅん)と言います。がんの進行度を評価するのはこの浸潤の程度が重要です。浸潤が粘膜下層までにとどまるがん(T1aおよびT1b)を早期胃がんと言い、固有筋層より深く浸潤するがん(T2, T3, T4a)を進行胃がんと言います。がん細胞は胃の一番外側の漿膜に到達しても増殖をやめません。漿膜に到達したがん細胞は時間とともに漿膜の外に顔を出し、腹腔内へとこぼれ落ちていきます。これを腹膜播種(ふくまくはしゅ)と言い、手術が出来ない原因の一つとなります。
当然浸潤の浅いがん(早期胃がん)の方が治癒しやすく、浸潤が深いがん(進行胃がん)は治癒しにくくなります。ですから浸潤が浅いうちに早期発見し、治療することが重要です。
胃がんのステージ(病期、進行度)

胃がんのステージは病期、進行度とも言われます。ステージはIAからIVまで8段階に分けられています。表の一番上にある「遠隔転移(えんかくてんい)」とはがん細胞が元の胃から遠く離れたところまで移動している場合を指します。転移の経路は主に3つあり、血行性転移(けっこうせいてんい)、リンパ行性転移(りんぱこうせいてんい)、播種性転移(はしゅせいてんい)と呼ばれます。血行性転移はすべて遠隔転移で、血液中に入ったがん細胞が、血流に乗って運ばれることで起こる転移のことです。肝臓転移、肺転移が70〜80%を占めます。リンパ行性転移はリンパ管に入ったがん細胞が、リンパ液の流れに乗って運ばれることで起こる転移のことで、リンパ節転移となって現れます。リンパ節はリンパ管でつながっており、リンパ管を流れるがん細胞はリンパ節でせき止められ、そこで増殖するためリンパ節が腫れるようになります。ですから一般的に胃がんから一番近いリンパ節から順々に遠いリンパ節へと転移が進んでいきます。胃の領域リンパ節は範囲が限られており、胃の領域外リンパ節にまで転移が及んでいる場合は遠隔転移として扱われます。播種性転移は腹膜播種と呼ばれる遠隔転移で、腹腔内(ふくくうない)に胃がん細胞がばら撒かれた結果として起こります。
ステージはまず遠隔転移のありなしで大きく分けられます。遠隔転移あり (M1)の場合は、リンパ節転移の状態に関わらず、ステージIVとなり、根治手術(こんちしゅじゅつ)が出来ない状態となります。
遠隔転移がない (M0)場合、がんの深達度(しんたつど)とリンパ節転移の程度(転移の数)によって、ステージはIA~IIICに分けられます。
治療
胃がんの治療は一般的に進行度によって異なり、粘膜内にとどまっている場合は主に上部消化管内視鏡(胃カメラ)で切除されます(ステージ1Aの一部)。当院では消化器内科が担当します。粘膜を超えてしみ込んでいたり(浸潤)、リンパ節転移が疑われる場合などは外科的治療が行われます(ステージ1Aの一部~IIIC)。
胃がんの手術
西市民病院では腹腔鏡手術とロボット胃癌がん手術も行っております。 進行癌に対して、根治を目指し緻密な手術を行っております。 “ 西市民病院で手術を受けて良かった”と思っていただけるようスタッフ一同全力を尽くします。
幽門側胃切除術
当院の胃がん手術の70~80%がこの術式です。胃の出口である幽門(ゆうもん)側の胃を約2/3切除します。この範囲に収まる胃がんが適応となります。切除後の再建は当院は残胃(ざんい)と十二指腸をつなぐ方法(ビルロートI法)が最も多い(90%以上)ですが、ルーワイ法やビルロートII法も行われます。
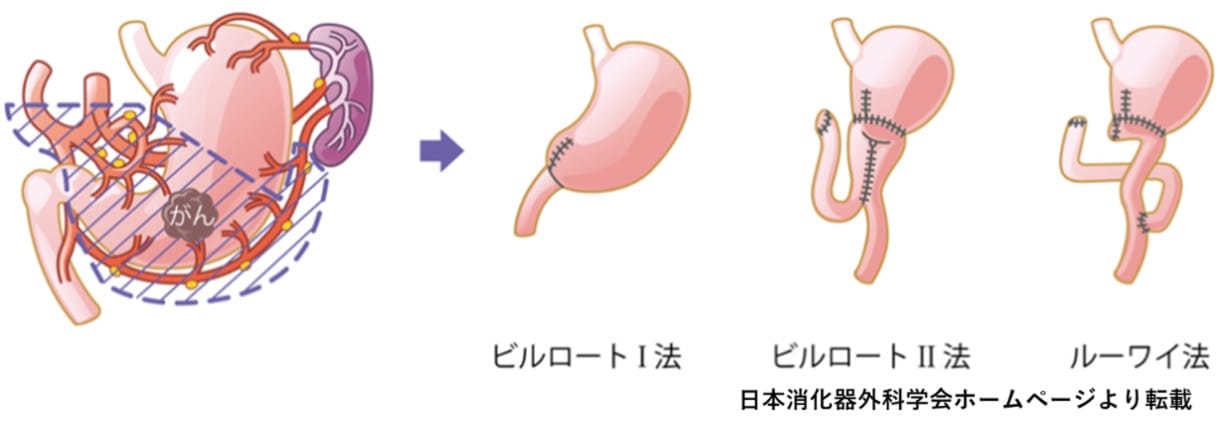
幽門側胃切除術は全員胃を2/3切り取られるの?残せる人はできるだけたくさん残した方が良いんじゃないの?
切除範囲を小さくできる人には小さく胃を切り取ってできるだけたくさん胃を残した方が良いと思えるかもしれませんが、それは違います。残胃が大きすぎると食物や胃液が停滞しやすく、胃もたれや不快感、逆流症状など、むしろ具合が悪くなることがわかっています。胃を2/3切除すると、十二指腸や小腸と吻合されたときにいい具合にまっすぐになります。この方が胃もたれや不快感もなく、術後経過やその後の体調も良くなることが多いのです。ですから幽門側胃切除術を行う場合は、胃がんがどこにあっても胃を2/3切除するのが標準となっています。
-
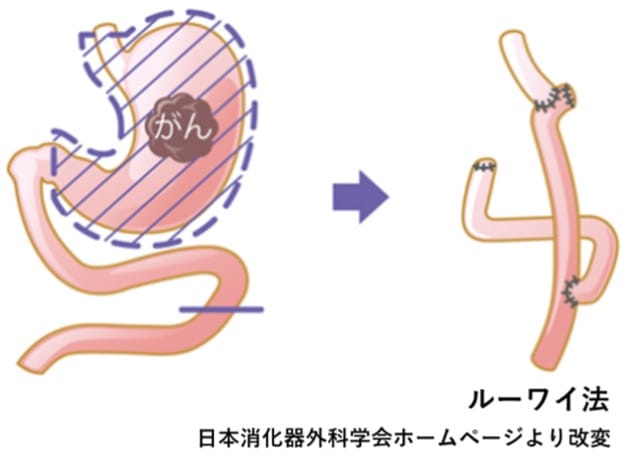
胃全摘術
大きな胃がんや広範囲に広がる胃がんなど、幽門側胃切除術では収まらない胃がんの場合に選択される術式です。当院の胃がん手術の約15%はこの術式です。再建は小腸を改変して図のようにつなぎ、食事ができるようにします。術後の食事指導、栄養指導が重要になってきます。
-
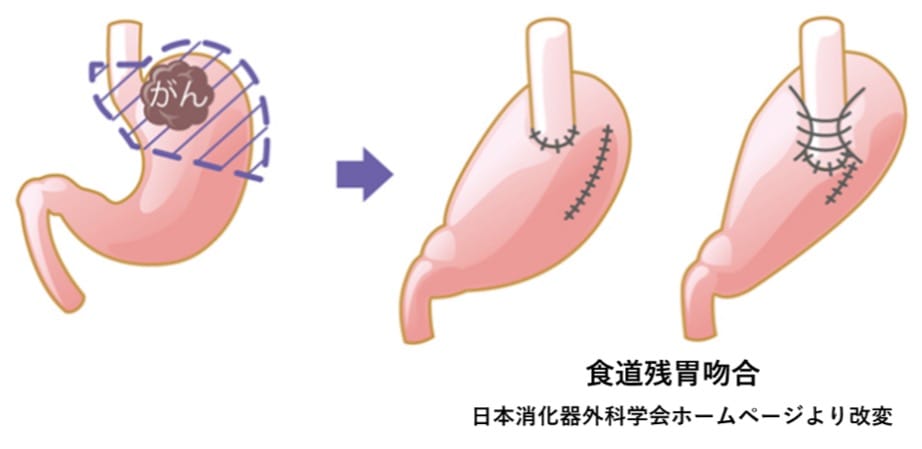
噴門側胃切除術
胃の入り口である噴門(ふんもん)側の胃を切除します。当院では噴門に近い早期胃がんに対して行っています。
当科では胃がん手術においては腹腔鏡手術を積極的に取り入れており、より体に優しい手術を心がけています。最近は90%以上の症例で腹腔鏡手術となっております。もちろん安全性が非常に大切ですので、開腹手術のほうが良いと判断されれば従来通りの開腹手術が行われます。
術前の筋肉量や栄養状態が手術成績および生命予後を左右することがわかっていますので、当院では周術期サポートチーム(Peri-Operative Support Team)が術前から介入し、フレイル予防のリハビリと栄養指導を行っています。
POSTチーム
胃の術後は胃が小さくなっていたり(胃切除術)、なくなったり(胃全摘術)しますから、食事は大きな関心事になります。術後の入院中にも栄養指導が1-2回入り、必要なら外来通院中も栄養指導を受けられます。
退院後は当科の外来に通院し、最低5年は再発がないかどうか定期的に検査があります。5年を超えると治癒した可能性が高いと判断され、かかりつけ医や近医にお願いすることもあります。
手術にならなかった人や術後に再発が見つかった人(ステージIV)は全身の治療として化学療法や局所治療としての放射線療法があります。当院では手術のみならず、手術が出来ない人も治療をあきらめず、ガイドラインに準拠した最新の標準化学療法を積極的に行っています。
胃がん手術治療の経過
一般的に手術前日に入院し、その日のうちに麻酔医と主治医(執刀医)から手術の説明を受け、同意書などの書類にサインをします。手術当日は9時に手術室に入室し、ご家族は控室で待機していただきます。胃切除術では入室から退室まで通常5-6時間かかります。胃全摘術では通常7-8時間かかります。手術が終了すると、執刀医が切除標本の説明をご家族に行います。ご家族は手術開始から終了まで控室にずっと詰めておく必要はありません。事前に連絡先(携帯電話などの番号)をお知らせいただきますので、手術中は連絡が取れるようにしていただければ、自由にしていただいて構いません。手術は進行状態によっては時間が延長することがありますが、その際は手術室から連絡が入ることがあります。連絡がなく時間がかかっている場合は、手術は問題なく進行しているとお考え下さい。
術後は通常集中治療室で一泊し、翌日に一般病棟へ移ります。術後はクリニカルパスという定型化された予定に従って進みます。何事も問題が起きなければ7~10日程度で退院となります。術後は定期的に外来通院をします。
術後合併症について
2018年から現在 (2021/12/31)まで手術関連死亡はゼロです。
胃がん手術の最も心配される合併症の一つに縫合不全があります。
縫合不全は2018~2021胃がん手術全例中2例 (約1.5%)でした。いずれも胃全摘術の食道空腸吻合部と十二指腸断端で、幽門側胃切除術は縫合不全なしでした。
内視鏡外科学会アンケート(2018, 2019)では、幽門側胃切除術の縫合不全率は約1.5%, 胃全摘術の縫合不全率は約5.4%となっており、それらと比較しても良好な成績であることがお分かりいただけるかと思います。
術後平均入院日数は約12日です。
対象の診療科
〒653-0013
神戸市長田区一番町2丁目4番地
 地図で見る Tel: 078-576-5251/(発信専用番号:078-579-1907、078-579-5250、078-576-5250)
地図で見る Tel: 078-576-5251/(発信専用番号:078-579-1907、078-579-5250、078-576-5250)
Fax:078-576-5358(代表)/ 078-579-1943(病診連携室 ※診療情報提供書送付先)
 地図で見る
地図で見る
-
病院案内
- 院長あいさつ
- 病院概要 基本理念・方針・沿革
- 患者の権利と責務、医の倫理
- フロアマップ、快適な環境づくりについて
- 包括同意について
- 医療安全の取り組み
- 交通アクセス
- 当院の特長(取り組み)
- 病院情報の公表
- 臨床データの研究利用に関するお願い
- ご寄付のお願い
- 一般社団法人National Clinical Database (NCD)の 事業への参加について
- 臨床評価指標
- 適切な意思決定に関する指針
- 医療費後払いサービス
- 院内フリーWi-Fi
- 厚生労働大臣が定める掲載事項
-
当院のがん診療について
-
外来のご案内
- 初めて受診される方へ
- 診療の流れ
- 診察週間予定表
- 救急診療のご案内
- 検査のご案内
- セカンドオピニオン外来のご案内
- Web予約システムのご案内
- 患者サービス向上の取り組み
- 予約制・紹介制のご案内
- 診断書・証明書について
- 治験・臨床試験について
- 病理解剖(剖検)についてのお願い
- 宗教的理由等による輸血拒否に関する当院の方針
- かかりつけ医について
-
入院のご案内
-
診療科・部門のご案内





 救命救急外来の受付は24時間行っています。
救命救急外来の受付は24時間行っています。
